Opinión Sobre el Consenso de la ADA 2020

Como profesional en el ramo de la salud que acompaño a personas que viven con diabetes (y viviendo yo misma con diabetes), me gusta estar actualizada en la información oficial y los cambios que se le van haciendo con el tiempo. Fundamentalmente, miro las directrices de la ADA, la Asociación Americana de la Diabetes por sus siglas en inglés. Daré mi opinión sobre sus recientemente publicados “Estándares 2020 de Atención Médica en Diabetes” (Standards of Medical Care in Diabetes – 2020). Estos incluyen todas las recomendaciones de práctica clínica actuales de la ADA y tienen como objetivo proporcionar a médicos, pacientes, investigadores, y aquéllos relacionados con la atención de la diabetes, objetivos generales de tratamiento y herramientas para evaluar la calidad de la atención.
Esta asociación proporciona directrices y estándares, ya que ese es su trabajo específico. No se enfocan tanto en analizar los beneficios o perjuicios de algún estilo concreto de vida o de alimentación; sino que el enfoque está más puesto en los estándares y parámetros numéricos. Por ejemplo, nos da las directrices sobre cuáles son los rangos supuestamente “saludables” (o al menos “suficientemente buenos”, según su visión), para quienes vivimos con diabetes, de glucosa en ayunas, glucosa postprandial, hemoglobina glicada HbA1c, tiempo en rango, etcétera. Y si bien los parámetros numéricos son muy importantes, como yo misma lo recalco todo el tiempo (enfatizo por ejemplo que el diagnóstico de diabetes se hace según parámetros medibles y cuantificables); estos parámetros no servirán para nada si desde el inicio están basados en premisas falsas, o peor aún, si ya desde el inicio nos están dando a quienes vivimos con diabetes un estándar de salud peor que el de las personas sin diabetes. Por tanto, lo fundamental de mi crítica hacia las directrices de la ADA es que no hay un enfoque – ni una mención siquiera – en la única cosa que trae verdadera salud y bienestar cuando se vive con diabetes: la normoglucemia. O sea, vivir con niveles normales de glucosa en sangre, iguales a los que tiene una persona sana que vive sin diabetes, los niveles que garantizan el bienestar.
Por tanto las directrices de la ADA, aunque no se metan realmente a analizar o recomendar a fondo un estilo particular de alimentación, siguen basándose en ciertas premisas falsas, por ejemplo siguen recomendando “una alimentación baja en grasas saturadas” o la supuesta “necesidad de los carbohidratos en la alimentación”. Todo ello basado aún en la teoría del balance calórico o energético, especialmente tratándose de peso o composición corporal: la teoría de que para mejorar la composición corporal – y con ella toda nuestra salud – supuestamente lo que hay que hacer es “comer menos y moverse más”, una teoría que ya sabemos que es falsa, pues nuestro metabolismo es complejísimo y tiene mucho más qué ver con hormonas que con “calorías”. Siguen recomendando a personas con diabetes el consumo de cereales (eso sí, “integrales”), leguminosas, frutas… alimentos todos ellos de elevado índice glucémico y enemigos de la normoglucemia.
Pero sobre todo y lo más importante, la premisa falsa más relevante y más dañina que la ADA nos sigue dando, es el estándar de salud peor para quienes vivimos con diabetes: el daño más grande viene de que ellos nos marcan pautas glucémicas que prácticamente nos garantizan vivir en la “montaña rusa del azúcar en sangre”, y que nos garantizan complicaciones a largo plazo. En este sentido, el paradigma más dañino es el de la supuesta “imposibilidad de tener niveles normales de azúcar en sangre”. Cuando acompaño en mis programas a personas con diabetes, juntos descubrimos que en realidad la normalidad glucémica sí es posible viviendo con diabetes; todo es cuestión de estar dispuestos a aprender, re-aprender paradigmas, y volvernos expertos en nuestra propia diabetes.
¿Cuáles son los principales cambios en las nuevas directrices 2020?… Analizaré algunos de los más relevantes; pero también hablaré de algunas cosas que se han mantenido igual – además de las que ya mencioné arriba, empezando por el estándar de salud más bajo para quienes vivimos con diabetes –, y al mantenerse igual siguen perpetuando un daño, ya que no han rectificado las premisas dañinas en las que se sigue basando su información.
Dan una nueva metodología para evaluar o jerarquizar las evidencias según su nivel de comprobación clínica. Es sin duda uno de los cambios positivos, pero también resultará poco relevante mientras las premisas falsas sigan ahí, y mientras se nos siga dando a quienes vivimos con diabetes un peor estándar de salud.
Pasando a lo más sustancial de sus directrices, cada cierto tiempo parece haber una obsesión por el nuevo concepto o “parámetro del momento”, por ejemplo, justo ahora existe mucha atención hacia el Tiempo en Rango (TER o TIR según siglas en español o inglés respectivamente, time in range). Supuestamente el Tiempo en Rango es “una buena forma de medir” qué porcentaje del tiempo nos mantenemos dentro del rango saludable de glucosa en sangre”… ¿pero eso de qué sirve, cuando este supuesto “parámetro de glucosa en sangre” sigue siendo inadecuado?… En mi opinión, esta obsesión con el TER es un absurdo, pues da un rango demasiado amplio de estar en hipo- e hiperglucemia, cosa que a la larga nos asegura complicaciones.
Es por esto que yo no hablo prácticamente nunca del Tiempo en Rango, sino de normoglucemia, que es lo que nos asegura bienestar y evita complicaciones. La obsesión del momento con el TER también ignora la Ley de las Pequeñas Cifras, de la que hablé en otro artículo: el principio de que al minimizar las cantidades de carbohidratos, minimizamos la necesidad de insulina exógena y también los errores cometidos, así como los eventos de hipoglucemia o hiperglucemia.
Aquí podemos ver sus recomendaciones estándar del TER:
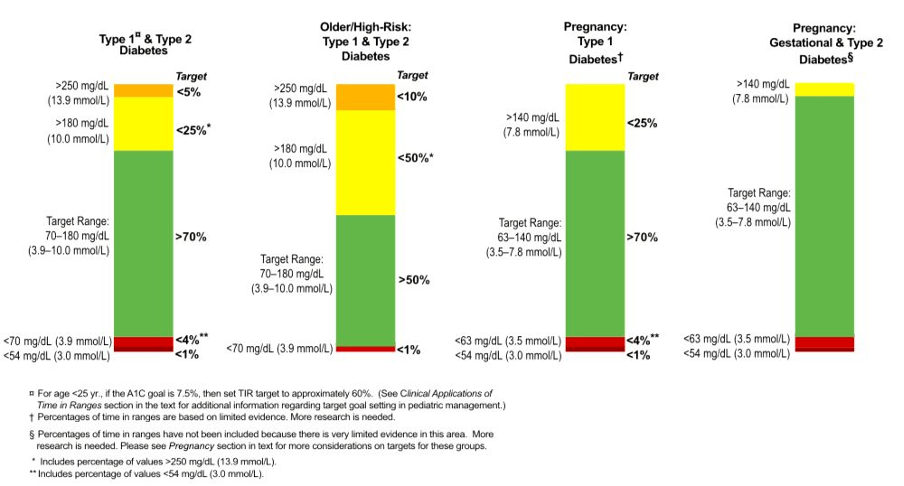
Pero como se puede apreciar, los rangos supuestamente “normales” de glucosa sanguínea a los qué aspirar, siguen siendo demasiado elevados, ¡permitiendo también en el caso de la diabetes tipo 2 y gestacional demasiado tiempo por encima de este rango glucémico, que ya desde el inicio es elevado!… La medición del TER es una obsesión de moda entre muchas personas especialmente con DT1, por ejemplo influencers que le dan gran importancia al TER pero no a la normalidad glucémica. Lo cual, nuevamente, casi garantiza el descontrol glucémico y la aparición de complicaciones con el tiempo.
En cuanto a la hemogloblina glicada HbA1c, la recomendación que proporciona la ADA como supuestamente “buena” para personas con diabetes, sigue estando completamente desfasada con la normoglucemia, y prácticamente nos asegura complicaciones. La ADA recomienda una HbA1c menor a 7,0; o idealmente menor a 6,5. Pero eso sigue siendo demasiado alto y asegura complicaciones de salud a largo plazo. Lo vemos en esta tabla, que es la interpretación del experto Ellis Toussier, quien determina que ya una HbA1c igual o mayor a 5,5 es “mala”: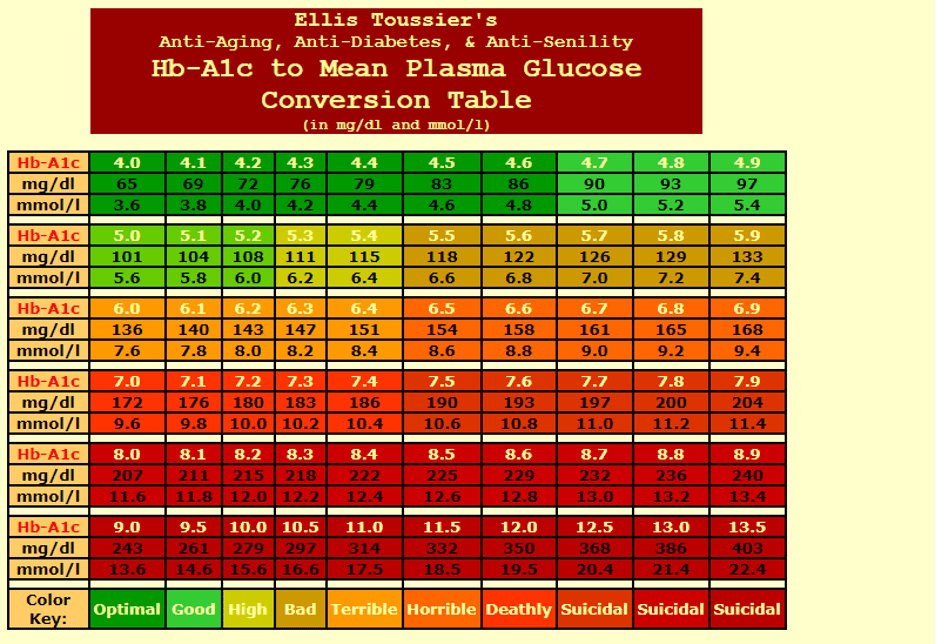
Mi interpretación, por mi práctica clínica, coincide con la de Toussier (en mi opinión es saludable una HbA1c de máximo 5,4); podemos ver que esto dista mucho de lo que la ADA recomienda como supuestamente “saludable”, que ronda el 6,5 o más. Que nos quede claro que una hemoglobina glicada HbA1c de 6,5 como recomienda la ADA no es saludable, no trae bienestar a largo plazo, nos asegura complicaciones, y es un mal estándar de salud para personas con diabetes o para quien sea. Esta recomendación de la ADA, pro-hiperglucemia en realidad, es altamente criticable pues casi asegura que con el tiempo la persona estará crónicamente enferma y dependiente de medicación cada vez más fuerte, tratamientos e intervenciones que aun así sólo paliarán el daño de la hiperglucemia sostenida a través del tiempo.
También es muy cuestionable su recomendación para niños que viven con diabetes (especialmente tipo 1, que es la más común en niños), pues lo que ellos recomiendan sigue siendo prácticamente pro-hiperglucemia, ¡lo cual especialmente en niños causa complicaciones y daños en el desarrollo, a corto y largo plazo!…. Siendo que los niveles glucémicos normales para niños son más bajos que para adultos. Esto quiere decir que en niños el nivel normal de glucosa en sangre es más bajo que en adultos, lo cual tiene sentido pues su cuerpo es más pequeño y con menor volumen total de sangre, por lo que una cantidad de glucosa que al adulto le causaría hiperglucemia moderada, tiene un efecto mucho más pronunciado y fuerte en niños.
Las situaciones metabólicas que incrementan el riesgo de DM2 (prediabetes) no han sufrido variación, así son: o tener una glucosa basal (GB) entre 100 y 125 mg/dl (5,6 – 6,9 mmol/l), la llamada glucemia basal alterada (GBA); o una sobrecarga oral de glucosa (SOG) a las 2 horas entre 140-199 mg/dl (7,8 – 11,0 mmol/l), la llamada intolerancia a la glucosa (ITG), o una HbA1c entre 5,7 – 6,4% (39-47 mmol/l).
Otros cambios, dentro de los que podrían considerarse positivos, son en cuanto a los parámetros en diabetes gestacional. Sin embargo, estos cambios positivos se van dando muy poco a poco, con demasiada lentitud para quienes vivimos con diabetes y queremos aprender, para conseguir normoglucemia que no solamente es posible, sino que nos ayuda a prevenir complicaciones y tener bienestar. Han cambiado un poco el diagnóstico de diabetes gestacional (DG), definida como algún grado de intolerancia a la glucosa primariamente detectado en el embarazo. Se recomienda practicar algún test para detectar la diabetes (DM) en toda embarazada que acude a consulta si se identifica algún factor de riesgo de DM. En el caso que no se diagnosticara de DM se practicará un test entre las 24-28 semanas. En este caso, teniendo en cuenta las disquisiciones sobre cuál es el método más idóneo para determinar dicho diagnóstico se inclinan por los criterios de la International Association of the Diabetes and Pregnancy Study Groups (IADPSG) con un test de sobrecarga oral a la glucosa (SOG) de “un paso” con 75 gr de glucosa, más que en el criterio de en “dos pasos” mediante una SOG con 50 gr en ayunas seguidas de una SOG con 100 gr a las 3 horas en las mujeres en las que el cribado salió positivo (trabajos de Carpenter y Coustan en base a la prueba de O´Sullivan) de la National Diabetes Data Group, sobre el cual en mi experiencia clínica y tesis doctoral trabajando con embarazadas, no estoy de acuerdo en que sea la única forma de detectar el riesgo en el embarazo.
Con todo, con la estrategia de un solo paso se incrementa la incidencia de la DG entre un 5-6 a un 15-20%, al ser un solo valor el que da el diagnóstico. Con todo concluyen que la esta estrategia sería la más costo-efectiva si tras ella la mujer recibe los consejos adecuados para prevenir la DM2. Las mujeres que han padecido una DG a las 4-12 semanas tras el parto precisarán una nueva SOG con 75 gr de glucosa para reevaluarlas con los criterios de mujer no gestante. En el caso que se les detectara prediabetes, recibirán consejos sobre modificación de los estilos de vida y/o metformina para prevenir la DM. En mujeres con antecedente de DG el cribado de prediabetes o DM deberá repetirse cada 3 años.
Todo esto en su conjunto (en especial el hecho de no recomendar ni reconocer la posibilidad de la normoglucemia), nos lleva al hecho de que es muy frustrante – ¡y yo misma lo viví! – seguir por mucho tiempo los consejos de los profesionales, los “maestros”, la gente que supuestamente sabe mejor que nadie, y cuyos consejos supuestamente deberían asegurarnos bienestar… y que con el tiempo resulte que tenemos inicios de nefropatía, retinopatía, cardiopatía, incluso desde muy jóvenes. Al seguir sin recomendar verdadera normoglucemia, la ADA sigue dando a entender que quienes vivimos con diabetes “no podemos” tener niveles de glucosa en sangre normales, como los de una persona sin diabetes. Y en muchísimas ocasiones incluso existe el mensaje de que si acaso queremos o intentamos tener normoglucemia, entonces “estamos locos, estamos obsesionados”, etc., como si la normoglucemia fuese imposible para la persona que vive con diabetes. ¡Yo misma ahora sé que no es verdad, sé que la normoglucemia sí es posible y que es la única manera de asegurar salud y bienestar!…
Una alimentación baja en carbohidratos, basada en comida real, nos lleva a tener estabilidad y normalidad glucémica, evitando lo más posible las hipo- e hiperglucemias de la montaña rusa que sucede con la alimentación convencional alta en hidratos (¡que la ADA increíblemente aún recomienda, aún para quienes vivimos con diabetes que es prácticamente una intolerancia a los carbohidratos!). No se vale que por vivir con diabetes nos retengan en un estándar de salud peor, más bajo que para quienes viven sin esta condición. Es una manera de ignorar nuestro derecho a la salud y al bienestar.
Todo esto es posible si nos dedicamos a aprender y a volvernos expertos en manejar nuestra propia diabetes. Yo no le llamo “obsesión” sino “responsabilidad”, conciencia y deseo de aprender, para poder manejar exitosamente nuestra diabetes en salud y bienestar. Recuerda que si deseas hacer esto mismo, es mucho más seguro y efectivo hacerlo de la mano de un profesional cualificado.
Mi experiencia y mis programas:
Soy Rosy Yáñez, soy Nutricionista con Doctorado, experta en Nutrición y Metabolismo, Diabetes, Alimentación Low-carb, medicación efectiva y ayuno intermitente.
Si quieres evitar o prevenir tener diabetes tipo 2, mejorar tu composición corporal tengas o no diabetes tipo 2, o si eres padre o madre de niños o adolescentes con diabetes o eres adulto con diabetes tipo 1 o tipo LADA y quieres seguir aprendiendo sobre el control adecuado de los niveles de glucosa en sangre, te invito a:
Mirar mis Programas de Acompañamiento de 5 ó 6 semanas AQUÍ: https://diabetesbien.com/go/
Si tienes duda si este programa es para ti, Pídeme una sesión gratuita AQUÍ y hablamos: https://bit.ly/2HSj8iy
