¿Mucha insulina engorda?

Al aprender sobre nuestros cuerpos, nuestro metabolismo y todo lo relacionado con alimentación y salud – tanto si vivimos con algún tipo de diabetes como si no – vamos entendiendo que la insulina es una sustancia fundamental para metabolizar los alimentos y convertirlos en energía, además de jugar un papel importante en la ganancia o pérdida de peso corporal.
Ante todo, ¿qué es la insulina? Es una hormona, una de las principales hormonas constructoras de grasa en nuestro cuerpo. Juega un papel clave en nuestro metabolismo: cuando comemos, especialmente si el alimento es alto en carbohidratos o azúcares, esos azúcares pasan a la sangre y la insulina se encarga de sacar esa glucosa de la sangre para que se utilice como energía o se almacene, en parte, en forma de grasa. Si llevamos una alimentación muy alta en carbohidratos y azúcares, obligamos a nuestro cuerpo a producir mucha insulina y esto favorece una mayor acumulación de grasa, sobre todo si las reservas de glucógeno (la forma almacenable de la glucosa en nuestro cuerpo) ya están llenas.
Podríamos decir que la diabetes se parece a tener una especie de “alergia a los carbohidratos”: el cuerpo no produce suficiente insulina o no responde bien a la insulina producida, lo que impide “sacar” adecuadamente el azúcar de la sangre y termina causando complicaciones, especialmente si la alimentación es alta en carbohidratos.
Cuando se trata de diabetes tipo 1 (DT1), el cuerpo produce muy poca o nada de insulina. En la diabetes tipo 2 (DT2), en cambio, suele haber una combinación de factores de riesgo, entre ellos haber llevado durante mucho tiempo una alimentación alta en carbohidratos y azúcares, que obliga al cuerpo a producir mucha insulina y, poco a poco, el organismo se vuelve resistente a la insulina, respondiendo cada vez menos. Así se inicia un círculo vicioso: por un lado, la insulina cada vez es menos eficaz para “sacar” el azúcar de la sangre, y por otro lado sigue favoreciendo el almacenamiento de grasa, de manera que no es raro observar una relación entre DT2 y obesidad.
Por lo tanto, una respuesta corta, simplista y demasiado generalizada a la pregunta del título sería que “sí, un exceso de insulina nos puede hacer acumular grasa corporal”. Sin embargo, como casi todo lo relacionado con nuestros cuerpos, es más complejo que eso y sería un error concluir que la insulina “es mala” o demonizarla. Es una sustancia vital, de enorme importancia en la metabolización de la energía de los alimentos; de hecho, las personas que vivimos con diabetes necesitamos inyectarnos insulina precisamente para poder vivir.
En los estudios clínicos con personas con diabetes tipo 2 que inician tratamiento con insulina se observa, en promedio, un aumento de peso de aproximadamente 1,5 a 5–6 kilos durante el primer año, sobre todo cuando se intensifica el tratamiento y mejora mucho la hemoglobina glicada (HbA1c). Este aumento de peso se explica en parte porque, al entrar más glucosa en las células gracias a la insulina, el cuerpo deja de perder glucosa por la orina y “aprovecha” mejor las calorías, lo que tiene un efecto anabólico, es decir, favorece la construcción y el almacenamiento de tejidos. Sin embargo, otros trabajos muestran que este aumento de peso no es inevitable: cuando el inicio de la insulina se acompaña de cambios intensivos de estilo de vida (alimentación más baja en carbohidratos, ajuste cuidadoso de las dosis y ejercicio regular), es posible mantener el peso o evitar una ganancia excesiva a pesar de mejorar el control glucémico. Hay que subrayar la importancia de personalizar las dosis y de cuidar la calidad de los alimentos que acompañan esas dosis. Por eso es importante entender que la insulina no es “la villana”, sino una herramienta terapéutica esencial cuyo posible impacto sobre el peso depende mucho del contexto: dosis, tipo de insulina, patrón de alimentación, movimiento, sueño y otros factores hormonales. Aquí detallo Mitos y verdades del uso de insulina en diabetes tipo 2.
El “juego” consiste, entonces, en buscar un equilibrio adecuado, no solo en los niveles de insulina, sino en nuestra salud global. Necesitamos cierta cantidad de insulina (endógena si nosotros la producimos) y/o exógena (si la ponemos de forma externa) y necesitamos que nuestro cuerpo responda bien a ella, pero el exceso – especialmente en un entorno de mala alimentación, poco movimiento y estrés – sí puede favorecer problemas.
La insulina es una hormona, y todas nuestras hormonas interactúan entre sí en procesos de regulación complejos, donde cada cambio, comportamiento o intervención puede desencadenar una cascada de efectos. Cambios en el funcionamiento de una hormona pueden modificar cómo actúan otras hormonas, de modo que señalar solo a la insulina como “la causante del exceso de peso” o como “la única culpable de acumular grasa” no es exacto ni nos ayuda a comprender la situación real. En este artículo describo ¿Cómo adelgazar con diabetes o prediabetes?
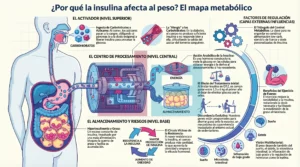
Sabemos también que la obesidad es multifactorial en personas distintas, las causas pueden ser diferentes o tener pesos relativos distintos. Por ejemplo, en una persona puede influir más el estilo de vida sedentario, mientras que en otra pueden ser más importantes la hiperinsulinemia, el estrés crónico, ciertos medicamentos u otros factores metabólicos. La insulina interactúa de cerca con otras hormonas como la grelina y la leptina, que regulan el apetito y la saciedad, ayudando a que nos sintamos llenos y a regular mejor la cantidad de alimentos que comemos.
En el fondo de muchos factores que contribuyen a la obesidad encontramos lo que se llama discordancia evolutiva: nuestros genes evolucionaron durante decenas de miles de años en un entorno muy diferente al actual. Nuestro organismo “espera” escasez calórica frecuente y mucha actividad física, pero hoy vivimos rodeados de calorías baratas, ultraprocesados ricos en carbohidratos y sedentarismo. Nuestros genes siguen actuando como si viviéramos en la época de las cavernas, por lo que tienden a favorecer el almacenamiento de grasa como mecanismo de supervivencia, aunque ya no atravesemos esos largos periodos de escasez.
En este carácter multifactorial de la obesidad, la hiperinsulinemia es solo uno de muchos factores y, además, interactúa con los demás. Entre los factores que también contribuyen a la ganancia de peso o de grasa corporal están: la disbiosis intestinal, el exceso de carbohidratos en la alimentación que genera inflamación de bajo grado o silenciosa, el desequilibrio o la inadaptación metabólica, malos hábitos alimenticios (especialmente incoherentes con esta “alergia a los carbohidratos” que es la diabetes), la inactividad física, el estrés crónico, la falta de sueño reparador y otros factores personales como la edad y el sexo.
El ejercicio físico – y especialmente el ejercicio de fuerza – mejora nuestra sensibilidad a la insulina, es decir, la respuesta de nuestro cuerpo a esa hormona, favoreciendo un mejor transporte de glucosa y reduciendo la cantidad de insulina necesaria para mantener el azúcar en rango. Tener niveles más bajos de insulina facilita movilizar y perder el exceso de grasa almacenada y, además, las endorfinas producidas durante el ejercicio pueden ayudar a reducir el apetito y a regular mejor la ingesta.
Todo esto refuerza la idea que he defendido en otros artículos y en mi práctica clínica: una alimentación baja en carbohidratos , basada en comida real y con ingredientes de calidad, combinada con movimiento regular y, cuando es necesario, un uso inteligente y bien calculado de la insulina. No se trata de “culpar” a la insulina, sino de entender cómo funciona y cómo podemos ajustar la alimentación, el estilo de vida y las dosis para que sea una aliada y no una fuente de frustración.
Durante muchos años se ha simplificado el problema de la obesidad reduciéndolo a una supuesta “falta de voluntad”: se dice que la persona con obesidad “come demasiado y se mueve muy poco, es su responsabilidad”. Esta visión culpa al individuo y propone como solución casi única “forzarse a comer menos”, sin considerar las raíces del problema.
La teoría de Hilde Bruch plantea que comer en exceso es en realidad un síntoma de la obesidad y no la causa primaria. La obesidad sería un trastorno subyacente y el intento de restringir calorías sin entender qué hay debajo está casi condenado al fracaso, porque no aborda los factores biológicos, hormonales, psicológicos y ambientales que empujan a esa persona a comer de cierta manera.
En este contexto, la pregunta importante no es solo “¿cuántas calorías comes?”, sino “¿por qué comes de esa forma?”: por qué hay apetito constante, por qué cuesta tanto sentirse saciado, por qué aparecen atracones, por qué hay descontrol glucémico a pesar de “hacer las cosas bien”. La respuesta es compleja: tiene que ver con la calidad de los alimentos, con la respuesta glucémica e insulínica, con la inflamación de bajo grado, con el sueño, el estrés, el entorno, las emociones, la historia personal… y también, por supuesto, con la insulina como una de las hormonas clave en este entramado.
Mi experiencia y mis programas
👩🏻💻 Soy Rosy Yáñez, Nutricionista con Doctorado, experta en Nutrición y Metabolismo, Diabetes, Alimentación Low‑carb, medicación efectiva y ayuno intermitente. Vivo con Diabetes Tipo 1 desde hace 31 años y, desde hace 21 años, mantengo NORMOGLUCEMIA sin complicaciones diabéticas, gracias a una alimentación baja en hidratos de carbono y a un uso estratégico de la insulina.
Hace años conocí la metodología del Dr. Richard Bernstein y, a partir de mi propia experiencia clínica y personal, he creado mi propio sistema para ayudar a personas con diabetes tipo 1, tipo 2, LADA o prediabetes a normalizar sus glucemias, mejorar su composición corporal y ganar salud física y metabólica de forma sostenible.
Si quieres evitar o prevenir la diabetes tipo 2, mejorar tu composición corporal tengas o no diabetes, o si eres padre o madre de niños o adolescentes con diabetes – o adulto con diabetes tipo 1 o tipo LADA – y quieres seguir aprendiendo cómo controlar de verdad tus niveles de glucosa en sangre:
- Aquí tienes acceso a mis mejores recursos de valor (webinars/masterclass) y a mis Programas Personalizados de Acompañamiento DB® para comenzar ya a conseguir verdadera NORMOGLUCEMIA: https://diabetesbien.com/go/
- Y si tienes dudas sobre cuál de mis programas es el más adecuado para ti, puedes contactarme aquí y lo vemos juntos: https://bit.ly/3a3S3Et
